ごあいさつ
メニュー
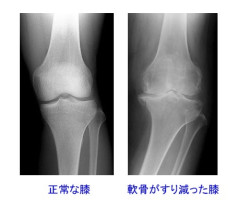
変形性膝関節症とは、膝関節内の構造物(特に関節表面の軟骨)が加齢によって徐々に劣化・損傷し、痛み、腫れ、変形などの症状を出すものです。
明らかな原因がなく年齢とともに進行する場合と,以前に受けた怪我などに引き続いて発生する場合があります。
年齢とともに進行するものは女性に多く、日本人では内側を中心に変性(すり減り)が進み、O脚(おうきゃく)になるものが多数を占めます。50歳をすぎると膝関節のすり減りの起こる人が徐々に増えてきて、70歳台では女性の約7割、男性の約半数が変形性膝関節症になると言われています。この割合を聞くと誰にとってもまったく他人ごとではありませんね。現在日本には約 2500万人という驚くほどの数の変形性膝関節症の患者がいるそうです。
【 症状 】
初期は歩行開始時や膝を深く曲げた際の膝関節の痛みで、通常は安静にすると改善します。また、膝蓋骨(お皿)と太ももの骨の間の関節(膝蓋大腿関節)にすり減りがある場合、階段の昇降や立ち上がり動作などで痛みを感じます。膝の炎症が強くなると関節に水(関節液)が溜まります。さらに進行すると、日常の歩く動作にも痛みが伴い歩行が困難となります。膝は変形して症例の多くはO脚になり、関節の動く範囲が狭くなり正座やしゃがみ動作ができなくなります。
【 診断に必要な検査 】
レントゲン検査で膝関節の変形を確認し、すり減りの程度を推測します。MRI検査では軟骨のすり減りの評価とともに、半月板や靱帯など関節内の主要な構造物の損傷程度を調べます。関節に炎症や破壊が起こるリウマチなどの病気の可能性がないか、血液検査で調べることもあります。関節に溜まった水が多い場合や、にごって汚く見える場合は、採取した関節液を検査に出して感染が起こっていないか調べることもあります。
【 治療 】
原因のひとつが加齢による変化なので、治療をしても良くなる部分と良くならない部分があります。ただし、急激に進行するものではないので、保存療法(手術以外の治療)を各種ためした上で、痛みが十分に改善しない場合に手術を検討するのが良いでしょう。具体的な内容については、各項目をごらんください。
運動療法(リハビリ) : 筋力強化を主体とした運動療法には、関節障害の諸症状を改善させる効果があることが科学的根拠をもって証明されています。病院に通院して治療を受ける患者さんは、医師の処方のもとで、各自の状態にふさわしい内容の運動療法の指導をリハビリテーション部で受けることができます。運動療法が確実に行えるようになれば、以後自宅で継続して行うことで関節症状の緩和が期待できます。
運動療法の効果は主に次のようなものがあります。
・膝関節周囲の筋肉を強化することで関節の安定性が向上して歩行に良い影響がある
・関節液のヒアルロン酸の分子量が増加して疼痛が改善する
・膝関節周囲で筋肉が収縮することで、歩行・体重負荷に伴って関節に加わる衝撃が吸収される
・股関節周囲筋を強化すると、立った時の骨盤の傾斜が少なくなり、膝関節の内側に加わる負荷が軽減する
減量 : 肥満は症状発生や症状悪化の大きな因子なので、食事療法や減量のための運動療法なども有効です。
薬物による治療 : 炎症によって強い痛みがある場合は、炎症を抑える目的で湿布や塗り薬、飲み薬(消炎鎮痛剤)を使います。ただし、これらの治療で原因の根本的な解決は困難です。また、ヒアルロン酸の関節内注入(関節注射)は、炎症を鎮静化し関節の潤滑性を高めることで、痛みの改善に効果が期待できます。
膝関節が変形してぐらつくような場合は、支柱のついた装具で歩く時の不安定性を改善させます。
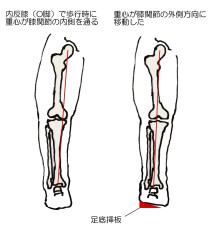
内反膝(O脚)では歩行時に重心が膝関節の内側を通ることで、関節の内側に負担が集中して損傷が進みます。この場合、底に傾きのついた靴の中敷きを使って歩行時の体重負荷を膝関節の外側に移動させることで、痛みを軽減させることが可能です。
これらの装具は医師の処方のもとに保険を使って作成することができます。
各種細胞や再生医療を利用した治療方法
徐々に臨床応用が進んでいますが、すり減った軟骨そのものをすべて新しいもので置き換えるような根本的治療法になるにはまだ遠い道のりが残されています。
PRP(多血小板血漿)の関節内注入 : 血液内の血小板には成長因子というものが含まれ、これらは傷ついた組織の修復と炎症を抑える働きがあります。患者本人から採取した血液から濃縮した血小板を関節内に注入する治療が特定の医療機関で保険外診療として行われています。初期から中等度の関節損傷に対して痛みを改善する効果が認められており、ヒアルロン酸の関節内注入よりも効果が長く持続すると言われています。
幹細胞移植 : 患者本人の身体の内部から脂肪などの組織を採取し、そこに含まれる幹細胞を培養して関節内に注入して治療します。幹細胞は組織修復を助ける各種物質を分泌し、さらに軟骨細胞に分化する能力があり、繊維軟骨(本来の軟骨とは違うもの)と、一部は硝子軟骨(本来の軟骨と同様のもの)に変化します。広範囲にすり減った軟骨を十分に補うことはできませんが、PRP療法よりも痛みの改善効果が高く、年単位で効果が持続することもあると言われています。ただし、この治療も保険が適応されないため、患者さんの経済的負担は手術よりもはるかに大きくなってしまうのが現状です。
サプリメントについて
ヒアルロン酸、グルコサミンなどの関節軟骨の成分をサプリメントとして補充することが、すり減った関節に有効かどうかは科学的な根拠が乏しいのが現状です。それらの成分を飲んで体内に取り入れても、血流の乏しい関節内の軟骨には有効な量が届きにくいと考えられます。
内視鏡(関節鏡)手術 :
軟骨のすり減りや傷によるひっかかり、半月板など軟骨以外の関節構成体の損傷による症状をやわらげるために、内視鏡(関節鏡)を使って関節内でひっかかりの原因になる組織(軟骨のかけらや損傷した半月板の一部)をクリーニングする方法です。傷も小さく手術後早くから動くことができるため有用性が高い手術ですが、症状改善の程度には限界があります。
膝関節周囲骨切り術 :
各種の手術方法がありますが、一般的なものが高位脛骨骨切り術(HTO)です。高位脛骨骨切り術はO脚変形の強い例に対し、脛骨(すねの骨)の上部を切って向きを矯正し、関節の外側のすり減りの少ない部分で体重が支えられるように形を整える手術です。切った骨が治るまでに時間が必要ですが、自分の関節構造が温存され、骨が治ったあとは各種労働やスポーツを含めて行動の制限がなくなることが大きな利点です。詳しくは「脛骨骨切り術」の項目で説明します。
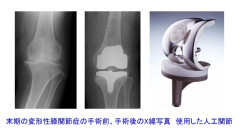
人工膝関節置換術 :
関節全体の変形が激しく、痛みや変形で歩くのに不自由がある場合に行います。損傷の激しい軟骨と骨の一部を削って、関節の表面を金属とプラスチックでおおいます。確実に痛みを取り除く効果が望めます。詳しくは「人工膝関節置換術」の項目で説明します。
年齢とともに軟骨や半月板を中心とした膝関節内の構造物が徐々に劣化・損傷し、痛み、腫れ、変形などを生じるのが変形性膝関節症です。高齢になると程度の差はあってもほとんどの人の膝は変形性膝関節症になります。
日本人では膝関節の内側を中心に損傷(軟骨のすり減り)が進み、O脚(内反膝)になるものが多数を占めます。
損傷が進み歩行が困難になるような場合は手術が検討されますが、最終的手段は人工関節置換術です。これは損傷した関節表面の軟骨と骨を削り取って金属で覆い、軟骨の代用としてプラスチックを使用するものです。手術によって痛みは改善しますが、膝の屈曲角度には限界があり、手術後にしゃがむことや正座をすることは一般的には困難です。また人工関節の早期破損を防ぐために重労働や、関節の負担の大きなスポーツは避けなければなりません。
年齢の若い人や、スポーツを続けたい人、今後も現役で労働をしなくてはならない人にとって人工関節置換術は、行動の制限が付くため選択しづらい治療でもあります。
主に膝関節の内側が損傷して症状の強い患者さんには、自分の関節を温存しつつ、損傷の少ない関節の外側で体重を支えるように骨の角度を変える膝関節周囲骨切り術、中でも一般的な脛骨骨切り術が有効な治療法となります。
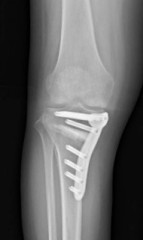
脛骨骨切り術とはどんな治療か?
正式な手術の名称は、高位脛骨骨切り術(こうい けいこつ こつきりじゅつ、HTO : High Tibial Osteotomy )と言います。
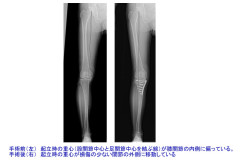
O脚変形(膝から下が内側にわん曲している)の強い下肢に対し、脛骨(すねの骨)の上部(膝関節に近い部分)を切って下腿の向きを外向きに矯正します。向きを変えた後の骨に隙間ができる場合は人工骨(後で自分の骨に置き換わるもの)を間に入れて、表面に金属プレートをあてて補強します(金属は骨が治ってから取り除くことを勧めています)。
手術後はO脚が矯正されて、少し外向きの下肢になります。形が矯正されて見栄えの良い下肢になりますが、重要なことは外見ではなく、形が変わることで立った時に膝にかかる体重の重心が内側から損傷の少ない関節の外側に移動することです。
脛骨骨切り術の弱点とは
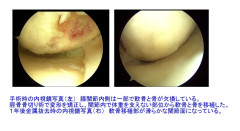
手術後も損傷の強い膝関節の内側で体重の一部は支えなくてはならないので、ある程度の痛みが残ることがありますが、手術前よりも症状は顕著に改善します。また、手術の際に内側の軟骨欠損部や半月板損傷部の修復等を可能な範囲で行うことによって、残る症状を最小限にする工夫をします。
脛骨骨切り術自体は数十年前から行われていた手術方法です。以前は手術をした後に体重をかけて歩くまで長期間待たなくてはならず、入院期間が長いことが患者さんの負担になっていました。現在でも一度切った脛骨が治るまでに時間がかかりますが、固定金属の改良によって手術後早期から歩行を開始できます。入院期間も短縮され、手術内容や個人差で幅はあるものの手術後2~3週で退院となります。
どのような人に脛骨骨切り術を勧めるのか
膝関節の内側の損傷が重度で、下肢の形態がO脚(内反膝)の人が対象になります。十分な保存療法を行っても症状が改善しない場合に手術を検討します。
O脚自体は生まれつきの場合もあるので、関節損傷の程度や症状が軽い場合はO脚というだけでは脛骨骨切り術の対象にはなりません。この場合はほかの方法を模索すべきです。
骨が完全に治るまでに時間を要しますが、治療終了後には特別な行動制限はありません。ランニング、登山といった中高年でも愛好者の多いスポーツを続けたい人、お茶お花など床に座る姿勢が必要な趣味を持っている人、現役で重労働に従事している人にとって利点の多い手術方法です。
手術後の膝の屈曲程度は手術前の状態に影響を受けます。また、十分なリハビリを行うことが機能回復には欠かせません。すべての人が手術後にしゃがみ・正座などの姿勢ができるとは限りません。
「治療全体について詳しく知りたい」、 「人工関節を勧められたが他に方法はないのだろうか」、「脛骨骨切り術を勧められたが行うべきなのか」などお悩みの方は専門医にご相談ください。
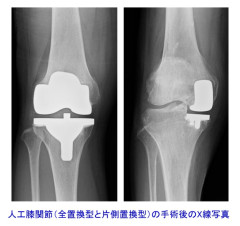
膝関節の軟骨のすり減りが重度になり、飲み薬や注射で十分な効果が得られない強い痛みがある場合や、歩行や階段の昇り降りが困難になり移動がままならなくなった患者さんには手術が検討されます。
人工膝関節置換術はすり減りの進んだ膝関節の痛みを劇的に改善させ、歩行機能を回復させるすぐれた手術方法です。関節表面の劣化・損傷した軟骨と骨の一部を削って金属をかぶせ、軟骨の代わりになる特殊なプラスチックを組み合わせて関節のなめらかな動きを再現します。膝の状態によって関節表面全体を人工関節に置換する場合、関節の内側(または外側)のみを置換する場合があります。
近年では人工関節も改良されて成績が安定し、一般の整形外科病院で広く手術が行われています。
「人工関節の手術にはどのような問題点があるか」
人間が歩行する際に膝には瞬間的に体重の3倍もの力が加わります。そして長期間にわたり数百万歩も歩くうちに人工関節表面の特殊なプラスチックもすり減りが生じます。また、人工関節の金属を支える骨も老化に伴って弱くなり変形が起こります。つまり人工関節には耐用年数があり、いずれは骨との間にゆるみが生じたり、プラスチックの摩耗でなめらかに動かなくなったりする運命にあります。人工関節の改良や技術の進歩によって、手術後10年20年という長期間にわたって調子よく膝が使える人が大多数という時代になりました。しかし、患者さんの活動性や骨の質によっては比較的早い時期に再手術で人工関節を交換することが必要になる可能性があります。
また、ほかの手術とも共通する合併症として手術後の感染があります。頻度の高い合併症ではないのですが、特に人工関節は感染に弱いものなので、運悪く感染が起こった場合は追加の手術などで対処が必要になります。
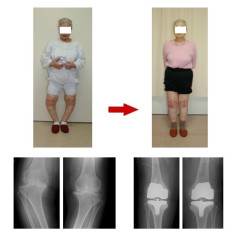
「傷の大きさはどれくらいか」
近年手術においてはMIS(最少侵襲手術)という考えが普及して、手術をする部位に加わる負担ができる限り少ない手術が重要と言われています。人工関節に関しても関節周囲の筋肉をなるべく切らずに、傷も大きくない手術が普及してきています。しかし、人工関節においては傷の小さいことが大切なのではなく、何よりも長い期間調子良く使えるように正確に人工関節を設置することが大切です。当院でも、可能な限り手術部位の負担が少ない方法を心掛けていますが、傷の大きさは必要に応じた大きさとなります。
「手術後のリハビリはどこまで必要か」
人工膝関節の手術成績は一般に安定したものと言われています。しかし、その関節を動かすのは筋肉であり、ひどく変形した膝からまっすぐの膝に変わった場合には筋肉の環境も変わります。うまく人工関節を使って歩く、滑らかに膝を曲げ伸ばしする、階段の昇り降りや外歩きなど実用的な動作を安全に行う、これらを実現するためには手術後のリハビリがたいへん重要です。入院期間に行うリハビリは、移動が安全にでき、自宅で生活できる状態をめざします。当科では、入院期間は手術後約3週間が標準です。また、リハビリは入院中だけではなく、十分な筋力の回復と膝関節の動く範囲の拡大を目指して通院できる範囲で退院後も行います。
まずは医師にご相談ください !
「手術をすすめられたけど、私の膝は手術をしなければ治らないの?」 「手術方法は人工関節以外にないの?」 「手術はひどくつらいのでは?」 など、不安をお持ちの患者さんも多くいらっしゃいます。お話だけでもうかがいますので、まずは診察にいらしてください。
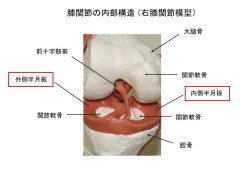
半月板は膝関節の重要なパーツで、大腿骨(太ももの骨)と脛骨(すねの骨)の間にある弾力性豊富な構造物です。半月板は関節に加わる体重の負荷を分散させるクッションの働きと、関節の位置を安定にする働きをして関節表面の軟骨を保護する重要な役割をしています。
半月板が傷つくと運動時に痛みが起こります。また、半月板の機能が損なわれて長期間経過すると、軟骨に負担がかかることで変形性関節症(軟骨のすり減り)が起こる危険性が増えます。そのため半月板損傷が起こった場合、いかに正常な状態に近づくよう修復して機能を回復させるかが重要です。
半月板損傷はスポーツによる膝関節の外傷では最も多いものの一つで、膝をねじった時や関節本来の運動範囲を超えて力が加わると起こりやすく、その場合は関節を支える靭帯も同時に損傷することがあります。もちろん日常的な動作でもストレスが半月板の一点に集中すると損傷が起こります。
また明らかな外傷がなくても半月板が損傷することもあります。その原因として、外側円板状半月板という生まれつきの形の問題(半月板が幅広く分厚いため関節の中でひっかかりやすい)や加齢にともなう半月板の劣化を基盤としていることが考えられます。また、過去に膝関節の靭帯を損傷して関節が不安定な状態で経過すると、半月板に微小なストレスが加わり続けて損傷に至ることもあります。
その他、半月板自体に異常な可動性があり、体重負荷や膝関節の動きに伴って半月板が過剰な動きをすることで痛みや引っかかり感の原因になることもあります。
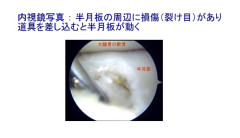
[ 症状 ]
突然に始まる膝の痛みで、関節を動かす時や体重をかけた時に特に強く痛みを感じます。しゃがむ動作や正座ができなくなるケースもあります。歩行、階段の昇降、椅子からの立ち上がりで痛くなると生活に支障が出てきます。寝返りをうつことでも痛みを感じるようになると良眠できません。損傷によって出血することや、関節内に炎症が起こって水が溜まることもあります。
膝関節の中で物がひっかかるような感覚を感じたり、関節の動きにともなって音が鳴ったり、関節がずれる感覚あるいは関節が噛み合わないような違和感が起こる場合もあります。
[ 診断に必要な検査 ]
典型的な半月板損傷では医師が患者さんの症状を聞き、診察を行っただけで診断に至る場合もあります。しかし、半月板損傷の中でも特殊なケースは半月板損傷に詳しい膝の専門医でなければ診断がつきにくいものもあります。
診察で半月板損傷を疑われた場合、確認のための検査が必要です。一般的には半月板損傷だけではレントゲン上の明らかな変化は現れません。半月板損傷の部位や程度を確認するにはMRI検査が必要です。
[ 治療方法 ]
半月板損傷があっても,そのすべてが手術の対象となるわけではありません。早期に手術が必要なのは、痛みに加えてロッキングという状態(損傷した半月板が関節内にはさまって膝が動かない、あるいはある程度動いても伸ばしきれない曲げきれないという動きの制限がある)になっている場合です。
また、痛みが長く続き、くり返し水が溜まるなどの症状があって、スポーツ活動、日常生活、職業上大きな支障がある場合手術が検討されます。
保存療法(手術以外の治療法)
膝の腫れや痛みが起こったら、患部に負担をかけないようできる範囲で膝の安静を保つことが基本です。強い痛みがある場合は、痛みや炎症を抑える目的で湿布や塗り薬、飲み薬(消炎鎮痛剤)を使います。関節内に多量に水がたまった場合は苦痛がともなうので、針を刺して内容液を取り除きます(関節穿刺)。また、関節の潤滑性を高め、炎症を鎮める効果のある薬剤(ヒアルロン酸など)を関節内に注入する方法もあります。
半月板の血行が良い部位では、自然に治癒する場合もあります。これらの保存療法で症状が徐々に良くなるケースもありますが、完全に治癒しない場合は何らかの違和感や症状が残ります。残った症状に対しては、リハビリや生活指導を受けながらうまく付き合っていくか手術を検討します。医師と相談しながら判断しましょう。
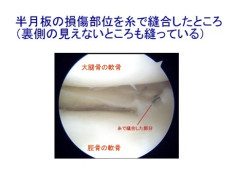
内視鏡(関節鏡)手術の進歩により,現在では比較的小さな傷から半月板損傷の手術治療が行われるようになりました。手術の基本は、損傷した半月板を可能な限り縫い合わせて修復する半月板縫合術です。半月板の損傷した部位が血行の良い部位で、受傷後早い時期であるなどの条件を満たす場合は修復できる見込みが高くなります。十分に修復できれば半月板本来の機能が回復します。
手術方法の工夫や道具の進歩によって本来修復が困難と言われていたケースでも縫合して修復できるようになりつつありますが、必ずしもすべてのケースで修復できるとは限りません。無理に縫合しても治癒しなければ痛みなどの症状が残り、再手術が必要になることもあります。現実的には修復を目指しながら、事前の診断や手術中の判断で縫合を行うか、部分的に切除するか判断することになります。
縫合しても修復できない損傷であれば、半月板の損傷程度の強い部位のみを最小限切除して健常な部分は温存する半月板部分切除術を行い、ひっかかりや痛みなどの症状を緩和させます。
縫合術を行った場合は、手術部位の保護のため一定期間松葉杖を使用します。部分切除では手術直後から歩行が可能です。入院期間は患部の状態が安定し、安全に移動できるようになるまでの期間としています。
半月板損傷の治療は最近の数年間で国内でも縫合術の割合が顕著に増加しており、大きく変化しつつある領域です。また、半月板の損傷形態によっては診断が困難なケースもままあります。例をあげると、異常可動性のある半月板のトラブルは、動作を行わないで静止した状態で撮影するMRIでは検出できないケースが多々あります。当院では膝の症状で困っている患者さんの診断、治療の提案と実践、セカンドオピニオンにも対応いたしますのでお気軽にご相談ください。
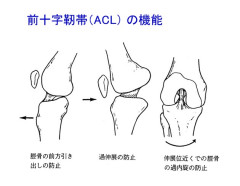
前十字靭帯、Anterior Cruciate Ligament(ACL)は膝関節内にある重要な靭帯で、関節の中で大腿骨と脛骨(すねの骨)をつなぐ太い繊維です。前十字靭帯には、①脛骨が大腿骨に対して前方に移動することを制限、②膝関節が伸びた状態から過剰に反り返る(過伸展)を制限、③脛骨が大腿骨に対して回旋(ねじれる)ことを制限するという機能があり、これらの方向の力が膝関節に対して加わった際に緊張しますが、靭帯の強度を超える力が加わると損傷します。
前十字靭帯損傷は、膝関節周囲の靭帯損傷の中でも頻度が高いうえに、適切な治療を行わないと軟骨や半月板などの関節内の主要な構造物の損傷を招きかねない点で扱いに注意を要する外傷です。日本国内では年間に5~6万人が受傷しますが、特にスキー・バスケットボール・サッカーといったスポーツ活動中に受傷することが多いのが特徴です。
【症状】
受傷直後は、関節の腫れ(関節内の出血)と痛みで膝の動きの制限が起こります。時間が経過すると痛みや動きの制限は改善することが多いですが、運動に伴う膝関節の不安定性(膝崩れといって、関節がずれる・抜けるといった感覚を自覚する)が続きます。同時にほかの靭帯や、関節内の半月板の損傷を起こす場合もあり、その場合の症状はより多彩で治療も複雑です。スポーツや労働などの活動性が高くない人では、靭帯が切れていてもほとんど症状を自覚しなくなる場合もあります。
【診断に必要な検査】
受傷した状況や症状から靭帯損傷を疑った場合、膝の診察(触診)で関節の不安定性を確認します。靭帯はX線写真で評価できないため、MRI検査を行います。靭帯の損傷状態を確認し、半月板・軟骨などの損傷が合併していないか評価します。
【経過】
前十字靭帯は完全に切れた場合、自然に修復されてつながることはありません。そのため、活動性の高い人の場合膝の不安定性が持続し、スポーツ活動や労働に大きな支障が起こります。また、関節がずれる動きが繰り返されることによって、軟骨や半月板が二次的に損傷する危険性が高くなります。症状をほとんど自覚しない人の場合も、損傷を放置したまま生活すると10年後には半数以上が変形性膝関節症(軟骨のすり減り)を発症すると言われています。
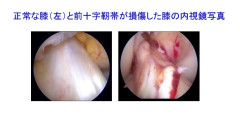
完全断裂の場合は放置しても治らないため、正常な膝関節の機能を獲得するためには手術が必要です。しかし、手術とその後のリハビリには長い期間を必要とするため、現実的に手術を受けられない患者さんも少なくありません。例をあげれば、仕事を長期間休めない労働者、受験・進学を控えた学生、現役期間の残り少ないスポーツ選手などです。
手術を行う時期は受傷直後に起こる炎症が収まった時期が望ましく、ある程度の待機期間は許容されます。つまり、関節の負担が少なくなる工夫をしながら手術を受けられる時期まで待つことが可能です。その間は、保存療法(手術ではない治療)として、不安定性な膝を保護する支柱付きの装具を必要に応じて使用し、膝の安定性を高めるリハビリを行います。
靭帯の損傷が一部にとどまる場合(不完全な断裂)は保存療法で機能の回復が得られる場合もありますが、正確な診断と注意深い経過観察が必要です。
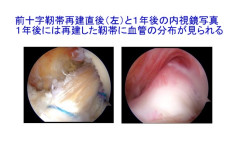
完全に断裂した靭帯は単純につないでも強度が得られないので、靭帯としての機能を回復できません。そのため、何らかの材料を使って靭帯を作り直す靭帯再建術という手術が、標準的な治療方法となっています。靭帯再建の材料として人工靭帯や他人からの移植に頼るという方法には問題が多く、現実的には使用が困難です。
長期間安定した成績を得られる材料としては、患者本人の腱(筋肉の一部で硬い繊維の多い部分)を利用するのが標準的です。腱を取る部分には初期の痛みや傷といった問題がありますが、治療のゴールの時点では機能的な問題はほとんど残りません。この腱を加工して、大腿骨と脛骨をつないで、十分な強度の靭帯を作り直します。腱は、大腿の内側から取る場合と、膝蓋腱に一部の骨をつけて取る場合が一般的です。また、腱をどのように加工してどのように骨とつなぐかという方法も各種あり、それぞれの利点があるので、患者の状態に応じて使い分けます。
【リハビリ】
手術後はできあがった靭帯に負担をかけないように、一定の期間は歩行時に手術をした足に体重をかけることを制限します。そのため、松葉杖を使って安全な移動ができるまでは入院で治療を行います。当科ではその期間は約2週間としています。
退院後は、定期的通院をしながら可能な範囲で機能回復のためのリハビリを行います。新しい靭帯が運動に耐える十分な強度を回復するのには時間が必要です。手術を行う施設によって多少の差はありますが、極端に早い運動復帰には再断裂の危険が伴います。常識的には、日常生活で制限がなく活動できるのが手術後2~3ヶ月で、競技レベルのスポーツ復帰には手術後9ヶ月程度を要します。
【問題点】
どの手術にも合併症などのリスクは存在します。前十字靭帯の再建手術で特に注意を要する合併症・問題は、靭帯の再断裂です。報告者によって差はありますが、靭帯再建を受けた患者の数%で再断裂が起こります。膝関節の形や運動パターンなどの要素が影響するため、専門施設であっても一定の割合で再断裂は発生してしまいます。女性や20歳以下の若年者ではより再断裂の危険が高いと言われています。
もしも再断裂した場合、膝の機能を回復させるためには再手術が必要になる場合もありますが、再手術では使用する材料や手術方法に工夫が必要になるため、十分な経験を持った医師と相談する必要があります。
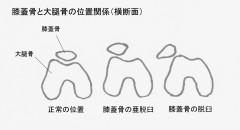
膝蓋骨脱臼(しつがいこつ だっきゅう)とは?
膝蓋骨脱臼とは、膝蓋骨(膝のお皿)が膝の正面の本来の位置からずれることで、膝の構造・形態的特徴からほとんどは外側にはずれます。膝蓋骨は膝の横断面(輪切りの図)では、大腿骨正面の溝にはまるような位置にあります。膝蓋骨がこの溝を乗り越えてはずれることを脱臼と言い、乗り越えはしないがずれることを亜脱臼と言います。
膝蓋骨は大腿(太もも)側では大腿四頭筋(だいたいしとうきん)という強い筋肉につながり、脛骨(すね)側では膝蓋腱(しつがいけん)という線維につながり脛骨に連結します。膝蓋骨は曲がった膝を伸ばす時に、滑車のような役割をして大腿四頭筋の筋力を脛骨側に伝えるのを助けています。
膝蓋骨脱臼は若い女性に多く発症し、スポーツ活動中などに起こります。膝蓋骨脱臼は、ジャンプの着地などで筋肉が強く収縮した時や膝が伸びた状態で急に脛骨をねじるような力が加わった時、膝蓋骨を打撲した場合などに起こりますが、元々膝蓋骨が脱臼しやすい身体的条件(膝蓋骨に向かい合う大腿骨の溝が浅い、膝蓋骨の形成不全、膝蓋腱の付着部が外側に偏位しているなど)を持っている人に起こりやすいと言われています。
膝蓋骨反復性脱臼(しつがいこつ はんぷくせい だっきゅう)とは?
膝蓋骨脱臼が起こった後に、小さなきっかけや外力で脱臼をくり返すことを膝蓋骨反復性脱臼と言います。

【初期の治療】
脱臼が起こった場合、多くの場合膝蓋骨は病院に来る前に元の位置に戻ります(戻らなければ病院で戻します)。脱臼に伴って半数程度の患者で軟骨や骨の損傷が起こると言われますが、その程度によっては早期に手術が必要になることもあります。早期の手術が必要ない場合は、まず膝を装具(サポーター)などで固定します。痛みや関節の腫れが収まってきたら徐々に体重をかけて歩き、膝を動かすようにします。
【再脱臼の予防】
膝蓋骨の脱臼が起こった患者の 20-50% に再脱臼が起こると言われています。また、再脱臼をしなくても、半数以上の患者で痛みや膝の不安定感などの症状が残ります。再脱臼を予防するための治療として、リハビリや運動用の装具による治療を行います。リハビリは、膝蓋骨が外側にずれるのを防ぐように膝蓋骨の内側につく筋肉を筋力トレーニングや電気刺激によって強化する方法、膝蓋骨を外側に引き寄せる筋肉や靭帯をストレッチして柔軟性を高める方法、脱臼を誘発するような姿勢や動作を回避するような運動パターンを練習する方法などを行います。運動用の装具は、膝蓋骨が外側にずれるのを防ぐ構造物のついたものを使用します。装具は脱臼して早い時期には日常生活で使用し、その後も一定期間はスポーツなどの機会に使用します。
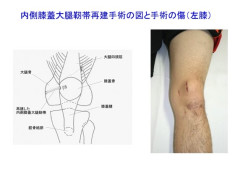
再脱臼が起こった場合は、保存的治療をくり返してもその後の再脱臼を回避することは困難になります。膝蓋骨脱臼をくり返して、スポーツや日常生活動作中に強い不快感や不安定感が続く場合には、手術による治療を考慮します。手術は、膝蓋骨を正しい位置に保持する構造物の中で最も重要なものと言われている内側膝蓋大腿靭帯(MPFL)の機能を回復させるために、その靭帯を作り直すことが最も一般的ですが、それぞれの膝の状態に応じて各種の手術方法を選択または組み合わせて行います。
適切な手術方法で治療した場合、良好な治療成績が得られます。
元々膝蓋骨が脱臼しやすい身体的条件を持っている人の場合には、再脱臼をしなくても再脱臼予防の目的で手術が検討されることがありますが、手術を行うべきか否かは慎重に判断する必要があります。
内側膝蓋大腿靭帯(MPFL)を作り直す手術治療における当科の標準的なプログラムでは、手術後1週より手術側の足に体重をかけて歩行を開始して、手術後2週間前後で退院可能となります。
膝蓋骨脱臼をくり返すことによって、軟骨の損傷などの二次的な問題が起こる割合が高くなります。脱臼の予防、手術療法のいずれも重要で、慎重な判断が求められます。まずは、専門医にご相談ください。
膝の調子が悪ければ歩くことが困難になります。しかし、膝を治療しても足にも問題があれば思うように歩けるようにはなりません。私は膝の患者さんを多く診察する中で足の問題にも頻繁にかかわることになり、外反母趾も手術を含めて多く扱うようになりました。足の問題でよく相談を受けるものを以下にまとめました。
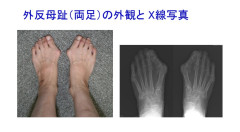
外反母趾とは足の親指(母趾)が指の付け根の関節(MP関節)から小指側に曲がる(外反する)変形のことです。
変形は外反だけではなくねじれも加わりますが(母趾の爪が正面ではなく内側を向く内旋という変形)、目立つ変形が外反であるため、病名としては外反母趾と言われます。日本では洋式の靴を履くような生活が中心になってから発生頻度が増加しており、性別では女性が患者のほぼ9割を占めると言われています。変形が強いケースでは、母趾の付け根の内側部分が腫れて痛みが起こり(この状態をバニオンといいます)、足の裏の指の付け根の部位(母趾ではなく2番や3番目の指)には痛みを伴うタコ(胼胝 = べんち)ができ、母趾がとなりの指(示趾)の下に潜り込んで重なり、靴を履くことが難しくなります。
原因として、生まれつき母趾が示趾よりも長い足(エジプト足)や開張足(幅が広い足)といった形の問題や、足の筋肉や靭帯が弱化して足の骨の配列が変化することや、ハイヒールを履くことで加わる足の負担などがあげられますが、単独の要因だけではなく、これらが組み合わさって起こると考えられます。また、リウマチや神経麻痺の結果として外反母趾が起こる場合もあります。
【診断】 特徴的な足の変形と、X線検査で容易に診断されます。X線ではMP関節を中心に母趾が外側に曲がり、右足ではひらがなの「く」の字のように変形します。
ただし、外反母趾があっても症状がないものは単に「外反母趾変形」があるというだけで、治療対象にはなりません。痛みや靴のトラブルなどの症状があってはじめて外反母趾は治療が必要となります。
【症状】 体重をかけた時の母趾の付け根の痛み、痛みを伴う母趾内側の腫れ(バニオン)の形成、痛みを伴う足裏のタコ(胼胝 = べんち)の形成、母趾の変形に伴って第2・3趾(示趾・中趾)が曲がる変形(それに伴う痛み)や扁平足・開張足などが重なって足が靴に収まりにくくなるなどの症状が起こります。

保存療法
① 靴の工夫 : 余裕のある靴を選んで履く、または費用はかかりますが靴専門店でオーダーメードの靴を作る方法があります。足の状態によっては病院で保険を使って治療用の靴を作ることもできます。これは足を直すのではなく、変形した足に靴の方を合わせて楽に歩けるようにする工夫です。
② リハビリ : 足指の筋力強化やストレッチを行い変形の矯正・予防を試みます。
③ テーピング : 絆創膏を使って変形を矯正します。病院のリハビリ部門で指導を受けることもできます。しかし、その都度絆創膏をまかなくてはならないという面倒があります。
④ 装具療法
インソール = 靴の中敷き(足底挿板) : 一人一人の足の変形に合わせた凹凸のある中敷きを作って靴に入れて使うことで、痛みのある部分の負担を軽減し、さらなる変形を予防します。靴専門店でも作成できますが高価なものが多く、治療用としては構造的に不十分な場合もあります。病院では医師の処方によって保険を使って作ることができます。
外反母趾用装具 : 母趾と示趾の間にはさむ道具や、母趾を内側に引っぱる道具などを使って矯正を試みます。市販品が各種あります。病院で用意できるものもあります。変形が強い足では長時間の使用が困難な場合もあります。装着したままでは靴を履きにくいという欠点があります。
以上の保存療法は主に軽症のものが対象になりますが、まずは医師にご相談ください。
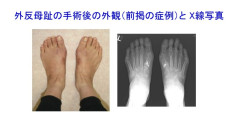
足の形を整えて症状を解決するための根本的な治療として手術が行われます。一般的には形を直すというだけの目的で手術は行いません。各種の保存療法で症状が解決しない場合に手術が考慮されます。
手術の目的は変形の矯正と筋力のバランスの改善であり、足の骨と筋肉に手を加えることで形と機能を直し、結果的にバニオンやタコも改善していきます。たくさんの手術方法がありますが、当科では足の甲にある第1中足骨を切り、角度を矯正して固定する手術方法を主に選択しています。
手術を受けた患者の満足度は高い治療ではありますが、外見を治す目的で行う手術ではないので、足の形の改善には限界があります。また、手術後は一定期間足に体重をかけすぎないような工夫も必要となり、社会復帰にはある程度の時間を要します。詳細については医師にご相談ください。
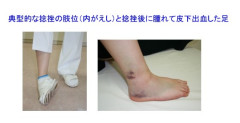
足の捻挫(足関節および足部の捻挫)は外傷の中でもきわめて頻度が高く、一説によると一日に人口1万人あたり1人が受傷すると言われているので、札幌市で言えば毎日200人くらいが捻挫している計算になります。足関節は構造上、内くるぶしの先端が外くるぶしの先端より高い位置にあります。そのため、足首は内側のほうに大きく動くため、怪我をする頻度も内側にひねって起こることが多いのです。つま先が下を向いた状態で足首を内にひねる動作(土踏まずが上を向くような形)を内がえしといいますが、その方向に過剰な力が加わって捻挫することが最も多く、その場合には足首の外側が伸ばされて外くるぶしの前方と足の距骨をつなぐ前距腓靭帯(ぜんきょひじんたい)が過度に緊張してまず損傷します。程度が強ければ足首の外側の別の靭帯(踵腓靭帯 = しょうひじんたい)をさらに損傷します。足のひねり方によっては、足首の内側の靭帯や足の甲の部分の靭帯をいためる場合もあります。
子供では靭帯が断裂するかわりに靭帯の付着する骨の表面が剥がれる剥離骨折(はくりこっせつ)という状態にも注意が必要です。しかも小児の骨ではX線撮影では見えない部分があるため、骨折を疑って注意深く診察しないと見逃されてしまう可能性もあります。たかが捻挫と侮っていると、重症の怪我の治療が遅れて後遺症を残す場合もあるのです。
【症状】 足関節や足の痛みによって歩きにくくなります。損傷した部分を中心に腫れて皮下出血により色が変わります。時間が経過すると腫れや変色は広い範囲に広がります。靭帯が完全に断裂した場合は、関節が不安定になり、適切な治療を行わなければ後に捻挫を繰り返したり、関節表面の軟骨を損傷したりして、日常生活やスポーツ活動に障害をきたす場合があります。
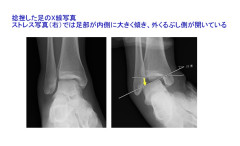
【診断】 けがをした時の状況(足の位置がどうであったか、どの方向にひねったか)が損傷部位を判断するために重要な情報となります。損傷した部分は押すと痛みを感じます。損傷した場所と程度を確認するために医師は患者さんの痛い部分を押して確かめます(治療のために必要なので許してください)。レントゲン撮影では骨の損傷がないかを確かめます。靭帯が断裂して関節が不安定になっていないか確認するためにストレス撮影というレントゲン検査をする場合があります。これは足首をひねったり引っ張ったりした状態でレントゲン撮影するもので、それで関節が異常な動きをしないか確かめます(これも痛い検査です)。また、靭帯の損傷程度を確認するためや、レントゲン検査で評価できない骨の内部の状態と軟骨の損傷状態を確認するためにMRI検査を行う場合もあります。
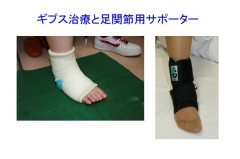
【治療】 外側靭帯損傷では、早期に適切な治療を行えば手術が必要になることはまれです。つまり治療の基本は保存療法(手術以外の治療)です。保存療法には、ギプスなどによる固定療法と早期運動療法があります。固定療法は数週間のギプス固定を主体とした治療方法です。早期運動療法は、怪我の初期に短期間固定を行ってから早い時期にサポーターでの歩行を開始し、足関節の外側に負担のかかるひねり動作を防御しながら積極的にリハビリを行う方法です。その他の靭帯の損傷でも基本的にはこのような保存療法が主体となります。
【私の治療方法 : 特に外側靭帯損傷について】 足関節周囲の捻挫でも多数を占める外側靭帯損傷の治療方法を紹介します。私は基本的に早期運動療法を行っています。まず、病院に来た患者さんを診察して状態の評価を行った後、損傷の程度に応じて1~2週間の足関節ギプス固定(初期固定)を行います。この間、患者さんはギプスの足に体重をかけて歩くことはできますが、つけはずしはできないので入浴はできず、ギプスを濡れないように保護してシャワーを使わなくてはなりません。初期固定が終わった後はギプスをはずし、リハビリを開始すると同時に足首をひねらないように保護するサポーターをつけます。
リハビリでは腫れと痛みで動かしにくくなった足の動きを回復させ、足関節周囲の筋力を強化して関節の安定性を高めます。必要なケースではテーピングの指導も行います。また、リハビリのメニューで自宅でも行えるものは覚えて自主トレーニングとして行うことが重要です。サポーターは入浴時や歩かない時にはずすことができ、上から靴を履くことも可能です。サポーターの使用期間やスポーツの復帰時期は運動内容やけがの重症度に左右されるので、定期的に診察しながらアドバイスします。
【捻挫の後遺症】 捻挫の治療が早期に適切に行われなかった場合や、患者さんが諸事情で治療を受け入れなかった場合に関節の不安定性や痛みが残ることがあります。不安定な関節を放置すると軟骨のすり減りを招きます。長期間が経過した後に関節の不安定性が残った場合には、保存的治療で十分に改善させることは困難です。この場合に確実に関節の不安定性を改善させる方法は手術療法です。手術の内容は、靭帯修復術や各種の靭帯再建術などの方法があり、関節の状態に応じて選択します。手術を望まないケースに対しては、リハビリによる関節周囲の強化、運動場面などでテーピングやサポーターを使用するという方法で対処します。
また、捻挫に合併して関節表面の軟骨が損傷した場合、断裂した靭帯や剥がれた軟骨が関節内ではさまる場合などで痛みが持続する場合があります。この場合、必要があると判断すれば内視鏡を使用した関節内の手術を考慮します。
手術などの治療は、手術後のリハビリを含めて長い期間を要するものです。まずは、専門医にご相談ください。
