ごあいさつ
メニュー
年齢とともに軟骨や半月板を中心とした膝関節内の構造物が徐々に劣化・損傷し、痛み、腫れ、変形などを生じるのが変形性膝関節症です。高齢になると程度の差はあってもほとんどの人の膝は変形性膝関節症になります。
日本人では膝関節の内側を中心に損傷(軟骨のすり減り)が進み、O脚(内反膝)になるものが多数を占めます。
損傷が進み歩行が困難になるような場合は手術が検討されますが、最終的手段は人工関節置換術です。これは損傷した関節表面の軟骨と骨を削り取って金属で覆い、軟骨の代用としてプラスチックを使用するものです。手術によって痛みは改善しますが、膝の屈曲角度には限界があり、手術後にしゃがむことや正座をすることは一般的には困難です。また人工関節の早期破損を防ぐために重労働や、関節の負担の大きなスポーツは避けなければなりません。
年齢の若い人や、スポーツを続けたい人、今後も現役で労働をしなくてはならない人にとって人工関節置換術は、行動の制限が付くため選択しづらい治療でもあります。
主に膝関節の内側が損傷して症状の強い患者さんには、自分の関節を温存しつつ、損傷の少ない関節の外側で体重を支えるように骨の角度を変える膝関節周囲骨切り術、中でも一般的な脛骨骨切り術が有効な治療法となります。
脛骨骨切り術とはどんな治療か?
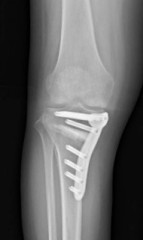
正式な手術の名称は、高位脛骨骨切り術(こうい けいこつ こつきりじゅつ、HTO : High Tibial Osteotomy )と言います。
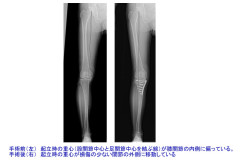
O脚変形(膝から下が内側にわん曲している)の強い下肢に対し、脛骨(すねの骨)の上部(膝関節に近い部分)を切って下腿の向きを外向きに矯正します。向きを変えた後の骨に隙間ができる場合は人工骨(後で自分の骨に置き換わるもの)を間に入れて、表面に金属プレートをあてて補強します(金属は骨が治ってから取り除くことを勧めています)。
手術後はO脚が矯正されて、少し外向きの下肢になります。形が矯正されて見栄えの良い下肢になりますが、重要なことは外見ではなく、形が変わることで立った時に膝にかかる体重の重心が内側から損傷の少ない関節の外側に移動することです。
脛骨骨切り術の弱点とは
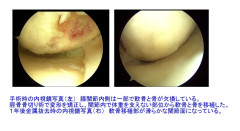
手術後も損傷の強い膝関節の内側で体重の一部は支えなくてはならないので、ある程度の痛みが残ることがありますが、手術前よりも症状は顕著に改善します。また、手術の際に内側の軟骨欠損部や半月板損傷部の修復等を可能な範囲で行うことによって、残る症状を最小限にする工夫をします。
脛骨骨切り術自体は数十年前から行われていた手術方法です。以前は手術をした後に体重をかけて歩くまで長期間待たなくてはならず、入院期間が長いことが患者さんの負担になっていました。現在でも一度切った脛骨が治るまでに時間がかかりますが、固定金属の改良によって手術後早期から歩行を開始できます。入院期間も短縮され、手術内容や個人差で幅はあるものの手術後2~3週で退院となります。
どのような人に脛骨骨切り術を勧めるのか
膝関節の内側の損傷が重度で、下肢の形態がO脚(内反膝)の人が対象になります。十分な保存療法を行っても症状が改善しない場合に手術を検討します。
O脚自体は生まれつきの場合もあるので、関節損傷の程度や症状が軽い場合はO脚というだけでは脛骨骨切り術の対象にはなりません。この場合はほかの方法を模索すべきです。
骨が完全に治るまでに時間を要しますが、治療終了後には特別な行動制限はありません。ランニング、登山といった中高年でも愛好者の多いスポーツを続けたい人、お茶お花など床に座る姿勢が必要な趣味を持っている人、現役で重労働に従事している人にとって利点の多い手術方法です。
手術後の膝の屈曲程度は手術前の状態に影響を受けます。また、十分なリハビリを行うことが機能回復には欠かせません。すべての人が手術後にしゃがみ・正座などの姿勢ができるとは限りません。
「治療全体について詳しく知りたい」、 「人工関節を勧められたが他に方法はないのだろうか」、「脛骨骨切り術を勧められたが行うべきなのか」などお悩みの方は専門医にご相談ください。
